
সমস্ত আইলাইভ সামগ্রী চিকিত্সাগতভাবে পর্যালোচনা করা হয় অথবা যতটা সম্ভব তাত্ত্বিক নির্ভুলতা নিশ্চিত করতে প্রকৃতপক্ষে পরীক্ষা করা হয়েছে।
আমাদের কঠোর নির্দেশিকাগুলি রয়েছে এবং কেবলমাত্র সম্মানিত মিডিয়া সাইটগুলি, একাডেমিক গবেষণা প্রতিষ্ঠানগুলির সাথে লিঙ্ক করে এবং যখনই সম্ভব, তাত্ত্বিকভাবে সহকর্মী গবেষণা পর্যালোচনা। মনে রাখবেন যে বন্ধনীগুলিতে ([1], [2], ইত্যাদি) এই গবেষণায় ক্লিকযোগ্য লিঙ্কগুলি রয়েছে।
আপনি যদি মনে করেন যে আমাদের কোনও সামগ্রী ভুল, পুরানো, বা অন্যথায় সন্দেহজনক, এটি নির্বাচন করুন এবং Ctrl + Enter চাপুন।
ইনগুইনো-স্ক্রোটাল হার্নিয়া
নিবন্ধ বিশেষজ্ঞ ডা
সর্বশেষ পর্যালোচনা: 05.07.2025
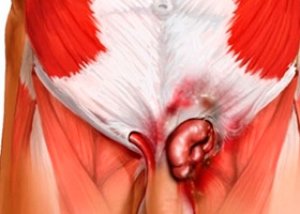
ইনগুইনাল ক্যানেলের মধ্য দিয়ে পেটের অঙ্গগুলির প্রসারণকে ইনগুইনাল-স্ক্রোটাল হার্নিয়া হিসাবে চিহ্নিত করা হয়। এই অবস্থা জন্মগত হতে পারে অথবা বয়স-সম্পর্কিত পরিবর্তনের সাথে একই সাথে দেখা দিতে পারে এবং মহিলাদের তুলনায় পুরুষ জনসংখ্যার মধ্যে উল্লেখযোগ্যভাবে বেশি দেখা যায়।
এই রোগবিদ্যা চিকিৎসায় ভালো সাড়া দেয়, বিশেষ করে সময়োপযোগী। অবহেলিত ক্ষেত্রে হার্নিয়াল থলির শ্বাসরোধ এবং শ্বাসরোধী অঙ্গগুলির নেক্রোসিসের হুমকি হতে পারে।
আইসিডি ১০ কোড:
- K 40 – ইনগুইনাল হার্নিয়া।
- K 40.0 – বাধার লক্ষণ সহ দ্বিপাক্ষিক ইনগুইনাল হার্নিয়া।
- K 40.1 – গ্যাংগ্রিনাস জটিলতা সহ দ্বিপাক্ষিক ইনগুইনাল হার্নিয়া।
- K 40.2 – দ্বিপাক্ষিক ইনগুইনাল হার্নিয়া, জটিলতামুক্ত।
- K 40.3 – একতরফা বা অনির্দিষ্ট, বাধার লক্ষণ সহ।
- K 40.4 – একতরফা বা অনির্দিষ্ট, গ্যাংগ্রিনাস জটিলতা সহ।
- K 40.9 – একতরফা বা স্পেসিফিকেশন ছাড়াই, জটিলতামুক্ত।
ইনগুইনোস্ক্রোটাল হার্নিয়ার কারণ
ইনগুইনোস্ক্রোটাল হার্নিয়ার বিকাশের জন্য একজন ব্যক্তির প্রবণতা নির্ধারণকারী কারণগুলি হল:
- বংশগতি;
- ৫০ বছর পর বয়স;
- পেটের প্রাচীরের স্নায়বিক উদ্ভাবনকে প্রভাবিত করে এমন স্নায়বিক রোগবিদ্যা;
- স্থূলতা, অতিরিক্ত ওজন থাকা।
প্যাথলজির বিকাশের কারণ হতে পারে এমন কার্যকরী কারণগুলির মধ্যে রয়েছে:
- পেটের অংশে অতিরিক্ত শারীরিক চাপ;
- মলত্যাগে দীর্ঘস্থায়ী অসুবিধা, কোষ্ঠকাঠিন্য;
- প্রস্টেট অ্যাডেনোমা, প্রস্রাবের কর্মহীনতা সহ;
- দীর্ঘস্থায়ী কাশি লাগা।
রোগের তাৎক্ষণিক কারণ হতে পারে:
- যোনি পেরিটোনিয়াল প্রক্রিয়া বন্ধ না হওয়া (ভ্রূণের বিকাশের সময়কালে);
- পেটের ভেতরের উচ্চ চাপ (অন্ত্রের সমস্যা, ফোলাভাব ইত্যাদির কারণে);
- শিশুর ঘন ঘন এবং তীব্র কান্নাকাটি বা কাশির আক্রমণ;
- ভারী জিনিসপত্র তোলা এবং বহন করা।
রোগের প্যাথোজেনেসিস
এই রোগের প্রধান কারণগুলি একজন নির্দিষ্ট রোগীর পেট এবং ইনগুইনাল জোনের পেশী-লিগামেন্টাস যন্ত্রের কাঠামোগত বৈশিষ্ট্যের সাথে ঘনিষ্ঠভাবে সম্পর্কিত। সবচেয়ে গুরুত্বপূর্ণ বিষয় হল ইনগুইনাল খাল এবং ইনগুইনাল রিংয়ের অবস্থা। এই অঙ্গগুলির দুর্বলতা হার্নিয়া দেখা দেওয়ার প্রবণতা তৈরি করে।
ইনগুইনোস্ক্রোটাল হার্নিয়া নিম্নলিখিত ধরণের মধ্যে বিভক্ত:
- অবস্থান অনুসারে:
- একদিকে;
- উভয় দিক থেকে।
- সাধারণত:
- সরাসরি হার্নিয়া;
- তির্যক হার্নিয়া।
- ঘটনার ধরণ অনুসারে:
- জন্মগত প্রকার;
- অর্জিত প্রকার।
- উন্নয়নের স্তর অনুসারে:
- প্রাথমিক রূপ;
- ইনগুইনাল-খালের আকার;
- সম্পূর্ণ তির্যক ইনগুইনাল হার্নিয়া;
- ইনগুইনোস্ক্রোটাল হার্নিয়া;
- বিশাল আকৃতি।
- প্রবাহের প্রকৃতি অনুসারে:
- জটিলতা ছাড়াই (হ্রাস সহ এবং ছাড়াই);
- জটিলতার সাথে (শ্বাসরোধ, কোপ্রোস্ট্যাসিস, প্রদাহ ইত্যাদি)।
- তীব্রতা অনুসারে:
- সরল হার্নিয়া;
- ক্রান্তিকালীন রূপ;
- জটিল হার্নিয়া।
ইনগুইনোস্ক্রোটাল হার্নিয়ার লক্ষণ
তির্যক ইনগুইনোস্ক্রোটাল হার্নিয়া সরাসরি হার্নিয়া থেকে বেশি দেখা যায়। সরাসরি হার্নিয়া মাত্র ৫-১০% ক্ষেত্রে দেখা যায়, এবং তারপর প্রধানত বয়স্ক ব্যক্তিদের ক্ষেত্রে। এই ধরণের প্রোট্রুশন সাধারণত দ্বিপাক্ষিক হয়। তির্যক হার্নিয়া সাধারণত বয়ঃসন্ধি থেকে মধ্যবয়সী রোগীদের মধ্যে দেখা যায়, প্রায়শই একপাশে।
হার্নিয়াল প্যাথলজির সবচেয়ে বৈশিষ্ট্যপূর্ণ লক্ষণগুলির মধ্যে একটি হল কুঁচকির অংশে ফোলা আকারে একটি টিউবারকল। একটি তির্যক ইনগুইনাল-স্ক্রোটাল হার্নিয়ার একটি দীর্ঘায়িত আকার থাকে, এটি ইনগুইনাল খাল বরাবর অবস্থিত এবং প্রায়শই অণ্ডকোষে নামানো হয়। যদি প্রোট্রুশন বড় হয়, তাহলে অণ্ডকোষের কিছু অংশ উল্লেখযোগ্যভাবে বড় হতে পারে, এর ত্বক প্রসারিত হয় এবং বিপরীত দিকে লিঙ্গের দৃশ্যমান বিচ্যুতি ঘটে। একটি বিশাল হার্নিয়াল আকারের সাথে, লিঙ্গ ত্বকের ভাঁজে ডুবে যেতে পারে।
একটি সরাসরি ইনগুইনোস্ক্রোটাল হার্নিয়া তুলনামূলকভাবে গোলাকার এবং ইনগুইনাল লিগামেন্টের মাঝখানে অবস্থিত।
যেসব পরিস্থিতিতে হার্নিয়াল ত্রুটি ইনগুইনাল খালের প্রত্যাশিত প্রস্থানের উপরে অবস্থিত, সেখানে পেরিঙ্গুইনাল বা ইন্টারস্টিশিয়াল প্যাথলজি বাদ দেওয়া প্রয়োজন।
পুরুষদের ইনগুইনাল-স্ক্রোটাল হার্নিয়া তীব্র ব্যথার দ্বারা প্রকাশিত হয়। শারীরিক পরিশ্রমের পরে, প্রোট্রুশনের স্থানে ধড়ফড় করলে ব্যথা দেখা দিতে পারে, তবে বিশ্রামের সময় ব্যথা কমে যায়। স্বতন্ত্রভাবে, সাধারণ দুর্বলতা এবং অস্বস্তি, ডিসপেপটিক ঘটনা (বমি বমি ভাব, বমি) এর মতো লক্ষণ দেখা দিতে পারে।
শিশুদের ইনগুইনোস্ক্রোটাল হার্নিয়া যেকোনো বয়সে হতে পারে, বেশিরভাগ ক্ষেত্রে ডান দিকে। প্রথম লক্ষণগুলি খালি চোখে দেখা যায়:
- পেটে চাপ দেওয়ার সময়, হাসতে, হাঁচি দিতে, কাশি দেওয়ার সময়, কুঁচকির অংশে নরম পদার্থ সহ একটি পিণ্ড দেখা যায়;
- বিশ্রামের সময় টিউবারকল অদৃশ্য হয়ে যায় অথবা চাপ দিলে লুকিয়ে থাকে।
কখনও কখনও অস্বস্তি, হালকা ব্যথা হতে পারে, প্রধানত শারীরিক পরিশ্রমের পরে।
নবজাতকদের ইনগুইনাল-স্ক্রোটাল হার্নিয়া জন্মগত এবং মাতৃগর্ভের ভেতরেই তৈরি হয়। শিশুর জীবনের প্রথম মাসগুলিতেই এই রোগবিদ্যা সনাক্ত করা যেতে পারে: শিশুর কান্না এবং উদ্বেগের সময় কুঁচকিতে একটি টিউবারকল দেখা দেয় এবং বড় হয়ে যায় এবং শিশু শান্ত হয়ে গেলে অদৃশ্য হয়ে যায়। টিউবারকলটি স্পর্শে ব্যথাহীন, গোলাকার বা ডিম্বাকৃতির এবং সহজেই পুনঃস্থাপন করা যায়।
শ্বাসরোধী ইনগুইনোস্ক্রোটাল হার্নিয়া একটি বিপজ্জনক অবস্থা এবং এর জন্য জরুরি চিকিৎসার প্রয়োজন। এই ধরনের জটিলতা কীভাবে চিনবেন?
- ফুটো হওয়ার জায়গায় ত্বক বেগুনি বা নীলাভ হয়ে যায়।
- তীব্র ব্যথা, বমি বমি ভাব বা বমি হয়।
- অন্ত্রের ব্যাধি, পেট ফাঁপা এবং ক্ষুধা হ্রাস দেখা দেয়।
শ্বাসরোধ করলে, টিউবারকল স্পর্শ করলে খুব ব্যথা হয়। এটিকে আবার ভিতরে ঠেলে দেওয়া অসম্ভব, যেখানে শ্বাসরোধ না করা ইনগুইনাল-স্ক্রোটাল হার্নিয়া আঙুল দিয়ে চাপ দিলে সহজেই লুকিয়ে যায়।
ইনগুইনোস্ক্রোটাল হার্নিয়ার সাথে কোষ্ঠকাঠিন্য তখন ঘটে যখন অন্ত্রের লুপটি চিমটি করা হয় - এমন একটি অবস্থা যা অন্ত্রের বাধার বৈশিষ্ট্যগুলির সাথে সম্পূর্ণরূপে মিলে যায়। কোষ্ঠকাঠিন্যের সাথে সুস্থতার উল্লেখযোগ্য অবনতি, ফোলাভাব, ঢেকুর, অম্বল, বমি হতে পারে। এই অবস্থায় উপশমের জন্য অপেক্ষা করা অর্থহীন - জরুরিভাবে "জরুরী যত্ন" ডাকা প্রয়োজন।
পরিণতি
সময়মত চিকিৎসার অভাবে ইনগুইনোস্ক্রোটাল হার্নিয়ার জটিলতা দেখা দেয়:
- হার্নিয়াল টিউবারকলের শ্বাসরোধ সবচেয়ে সাধারণ পরিণতি, যা শুধুমাত্র অস্ত্রোপচার পদ্ধতির মাধ্যমেই নির্মূল করা যেতে পারে;
- পিঞ্চড হার্নিয়াল থলিতে আটকে থাকা অঙ্গগুলির নেক্রোসিস - অন্ত্রের লুপ, ওমেন্টামের কিছু অংশ এবং মূত্রথলি;
- পেরিটোনাইটিস একটি বিপজ্জনক প্রদাহজনক প্রতিক্রিয়া যা পুরো পেটের গহ্বর জুড়ে ছড়িয়ে পড়ে (শ্বাসরোধের ফলেও ঘটতে পারে);
- অ্যাপেন্ডিসাইটিসের তীব্র আক্রমণ - অ্যাপেন্ডিক্সের টিস্যুগুলির প্রদাহ, যা ইনগুইনাল রিং দ্বারা অ্যাপেন্ডিক্সের জাহাজগুলির সংকোচনের ফলে ঘটে;
- ইনগুইনাল হার্নিয়ার ক্লিনিকাল পরিণতির মধ্যে হজমের ব্যাধি, অন্ত্রের কর্মহীনতা, পেট ফাঁপা ইত্যাদি অন্তর্ভুক্ত থাকতে পারে।
সবচেয়ে গুরুতর জটিলতা হল হার্নিয়ার শ্বাসরোধ করা - এই ধরনের পরিস্থিতিতে জরুরি চিকিৎসা সেবা প্রয়োজন, হাসপাতালে ভর্তি এবং জরুরি অস্ত্রোপচারের প্রয়োজন।
ইনগুইনোস্ক্রোটাল হার্নিয়ার রোগ নির্ণয়
রোগীর অভিযোগের উপর ভিত্তি করে, সেইসাথে বাহ্যিক পরীক্ষার ফলাফলের উপর ভিত্তি করে ডাক্তার রোগ নির্ণয় স্থাপন করেন। তর্জনী ব্যবহার করে প্যালপেশন করা হয়: ইনগুইনাল-স্ক্রোটাল হার্নিয়ার ক্ষেত্রে, টিউবারকল সহজেই প্যালপেটেড হয়, তবে ফেমোরাল হার্নিয়ার ক্ষেত্রে, এটি প্যালপেট করা বেশ কঠিন।
শিশুদের ক্ষেত্রে, ডাক্তার একই সাথে অণ্ডকোষের অণ্ডকোষের অবতরণ, তাদের আকার এবং আকৃতি এবং ভ্যারিকোসিলের অনুপস্থিতি নির্ধারণ করেন। কুঁচকির অঞ্চলে লিম্ফ নোডের অবস্থা পরীক্ষা করা হয়।
রোগীকে অনুভূমিক এবং উল্লম্ব অবস্থানে রেখে হার্নিয়াল ত্রুটির অবস্থা পরীক্ষা করা হয়।
এরপরে, যন্ত্রগত ডায়াগনস্টিকগুলি নির্ধারিত হয়, যার মধ্যে নিম্নলিখিত ধরণের গবেষণা অন্তর্ভুক্ত থাকতে পারে:
- অণ্ডকোষের আল্ট্রাসাউন্ড স্ক্যানিং, যা হার্নিয়াল থলির বিষয়বস্তু নির্ধারণ করতে সাহায্য করে (উদাহরণস্বরূপ, মূত্রাশয়ের অংশ বা অন্ত্রের একটি অংশ)। এছাড়াও, আল্ট্রাসাউন্ড ব্যবহার করে হাইড্রোসিল থেকে হার্নিয়ার পার্থক্য করা যেতে পারে;
- ডায়াফ্যানোস্কোপি পদ্ধতি হল অণ্ডকোষের হালকা ট্রান্সিলিউমিনেশন - একটি সহজ এবং সস্তা রোগ নির্ণয় পদ্ধতি। যদি থলির বিষয়বস্তু তরল হয়, তাহলে রশ্মি টিউবারকলের মধ্য দিয়ে সমস্যা ছাড়াই আলোকিত হয়। ঘন কাঠামো রশ্মিকে প্রবেশ করতে দেবে না এবং আলো ম্লান বা অসম দেখাবে।
ফেমোরাল হার্নিয়া, হাইড্রোসিল, পেরিওরকাইটিস, সিস্টিক গঠন, লিপোমা, লিম্ফ্যাডেনাইটিস এবং টিউমারের ক্ষেত্রে ডিফারেনশিয়াল ডায়াগনস্টিকস করা হয়।
ইনগুইনোস্ক্রোটাল হার্নিয়ার চিকিৎসা
ইনগুইনোস্ক্রোটাল হার্নিয়া রোগের জন্য ড্রাগ থেরাপি অকার্যকর, এবং তাই এই রোগবিদ্যা শুধুমাত্র অস্ত্রোপচারের মাধ্যমে চিকিৎসা করা হয়। অপারেশনটি 6 মাস বয়স থেকে করা যেতে পারে (সাধারণ অ্যানেস্থেসিয়া ব্যবহারের কারণে নবজাতকদের উপর হস্তক্ষেপ করা অবাঞ্ছিত)।
অ্যানেস্থেসিয়া সাধারণত ট্রানকুইলাইজার এবং স্থানীয় চেতনানাশক ওষুধের সাথে মিলিত হয় - এটি অস্ত্রোপচার পরবর্তী সময়ে তীব্র ব্যথা প্রতিরোধ করতে সহায়তা করে।
ইনগুইনোস্ক্রোটাল হার্নিয়ার অপারেশনকে হার্নিওটমি বলা হয়:
- ডাক্তার ইনগুইনাল খালের এলাকায় একটি ছেদ তৈরি করেন;
- হার্নিয়াল গঠন কেটে সেলাই করে;
- যে অঙ্গগুলির উপাদানগুলিকে চিমটি দেওয়া হয়েছিল সেগুলি তাদের শারীরবৃত্তীয় স্থানে ফিরিয়ে আনা হয় - ইনগুইনাল এবং পেটের অঞ্চলের স্বাভাবিক শারীরবৃত্তীয় গঠন পুনরুদ্ধার করা হয়।
অস্ত্রোপচারের সময়, সার্জন নিশ্চিত করেন যে শুক্রাণু কর্ড এবং বীর্যপাত নালী ক্ষতিগ্রস্ত না হয়।
সাধারণত, হার্নিয়া মেরামতের অস্ত্রোপচার জটিল নয় - প্রক্রিয়াটি নিজেই আধা ঘন্টার বেশি স্থায়ী হয় না। বেশিরভাগ ক্ষেত্রে, রোগীকে পরের দিনই ছেড়ে দেওয়া হয়, তবে আরও তিন দিন বিছানায় বিশ্রাম নেওয়ার পরামর্শ দেওয়া হয়। যদি ডাক্তার নিয়মিত সেলাই করেন, তাহলে 7-8 দিন পরে সেলাই অপসারণ করা হয়।
হার্নিয়ার ঐতিহ্যবাহী চিকিৎসা - টাইট ব্যান্ডেজ, মুদ্রা, লোশন, চুম্বক, কম্প্রেস প্রয়োগ - অকেজো। এই ধরনের চিকিৎসা করলে রোগীর কেবল সময় নষ্ট হয়, যার ফলে হার্নিয়ার শ্বাসরোধের মতো জটিলতা দেখা দিতে পারে, যার জন্য জরুরি অস্ত্রোপচারের প্রয়োজন হবে। হার্নিয়ার শ্বাসরোধের পর যদি রোগীর ২-৩ ঘন্টার মধ্যে অস্ত্রোপচার করা হয়, তাহলে বেশিরভাগ ক্ষেত্রেই এই ধরনের অস্ত্রোপচার সফল হয়। হস্তক্ষেপে বিলম্ব গুরুতর জটিলতা সৃষ্টি করতে পারে এবং কিছু পরিস্থিতিতে এমনকি মারাত্মক পরিণতিও সম্ভব।
স্ক্রোটাল-ইনগুইনাল হার্নিয়ার জন্য ব্যান্ডেজ
ইনগুইনাল-স্ক্রোটাল হার্নিয়ার রোগের চিকিৎসায় শুধুমাত্র একটি রক্ষণশীল কৌশল ব্যবহার করা হয় - একটি ব্যান্ডেজ।
কোন কোন ক্ষেত্রে ডাক্তার ব্যান্ডেজ পরার পরামর্শ দিতে পারেন:
- বড় আকারের হার্নিয়াল গঠন, যখন এক বা অন্য কারণে অস্ত্রোপচার করা অসম্ভব;
- অস্ত্রোপচারের পরে প্যাথলজির পুনরাবৃত্তি;
- অস্ত্রোপচারের হস্তক্ষেপের জন্য contraindication এর উপস্থিতি (বয়স সীমাবদ্ধতা, কার্ডিওভাসকুলার প্যাথলজি, রক্ত জমাট বাঁধার সমস্যা ইত্যাদি);
- শৈশবকালীন অসুস্থতা যেখানে অস্ত্রোপচার অনির্দিষ্টকালের জন্য স্থগিত করা হয়।
একই সময়ে, ব্যান্ডেজ রোগটিকে আমূল নিরাময় করে না। এর উদ্দেশ্য হল রোগীর অবস্থা উপশম করা, হার্নিয়াল প্রোট্রুশন বৃদ্ধি বন্ধ করা এবং শ্বাসরোধ প্রতিরোধ করা। তবে, রোগী যদি ব্যান্ডেজ ব্যবহার বন্ধ করে দেন, তাহলে প্যাথলজির সমস্ত লক্ষণ ফিরে আসে।
তাহলে, ব্যান্ডেজ পরলে কী লাভ হয়:
- অস্বস্তির মাত্রা হ্রাস পায়;
- রোগী তার কাজ করার ক্ষমতা ফিরে পায়;
- হার্নিয়া আরও খারাপ হওয়ার এবং শ্বাসরোধে মারা যাওয়ার প্রবণতা হারিয়ে ফেলে।
প্রতিদিন সকালে, নগ্ন শরীরে, অনুভূমিক অবস্থানে ব্যান্ডেজটি লাগানো হয়। প্রথমে, এটি পরা একটু অস্বস্তিকর হতে পারে, কিন্তু কয়েক দিন পরে রোগী এতে অভ্যস্ত হয়ে যায় এবং কোনও অস্বস্তি লক্ষ্য করে না। অবশ্যই, সঠিক ব্যান্ডেজ নির্বাচন করা গুরুত্বপূর্ণ: ক্লিনিক বা ফার্মেসির একজন চিকিৎসা বিশেষজ্ঞ এতে সাহায্য করতে পারেন।
ঘুমাতে যাওয়ার আগে ব্যান্ডেজটি খুলে ফেলা যেতে পারে, তবে যদি রোগী রাতে কাশির সমস্যা অনুভব করে, তাহলে সাপোর্ট ডিভাইসটি খুলে ফেলার প্রয়োজন নেই।
অনুশীলন দেখায় যে, ব্যান্ডেজ পরা একটি অস্থায়ী ঘটনা, এবং শীঘ্রই বা পরে রোগীকে অস্ত্রোপচারের সিদ্ধান্ত নিতে হবে।
প্রতিরোধ
ইনগুইনোস্ক্রোটাল হার্নিয়া প্রতিরোধের সর্বোত্তম উপায় হল নিয়মিত ব্যায়াম, সকালের ব্যায়াম, যোগব্যায়াম এবং সক্রিয় জীবনধারা। আর যদি আপনি আগে কখনও ব্যায়াম না করে থাকেন, তাহলে শুরু করতে কখনই দেরি হয় না। যদি আপনার কোনও সন্দেহ থাকে, তাহলে আপনি একজন ডাক্তারের সাথে পরামর্শ করতে পারেন যিনি আপনার ব্যায়াম করার ক্ষমতা মূল্যায়ন করবেন এবং সবচেয়ে উপযুক্ত ব্যায়াম নির্বাচন করবেন।
প্রতিদিন কমপক্ষে ৩ কিলোমিটার হাঁটাও কম কার্যকর হবে না।
আপনার দৈনন্দিন রুটিন স্বাভাবিক করা বাঞ্ছনীয়। আপনার দৈনন্দিন রুটিনে কাজ এবং বিশ্রাম উভয়ই অন্তর্ভুক্ত থাকা উচিত। ঘুম সম্পূর্ণ এবং শরীর পুনরুদ্ধারের জন্য পর্যাপ্ত হওয়া উচিত।
আপনার অতিরিক্ত পরিশ্রম করা উচিত নয়, অতিরিক্ত শারীরিক পরিশ্রম করা উচিত নয়, ভারী জিনিস বহন করা উচিত নয়, অথবা পেটের সামনের দেয়ালে অতিরিক্ত চাপ দেওয়া উচিত নয়।
হাইপোডাইনামিয়াও সমানভাবে বিপজ্জনক চরম, যা পেশী-লিগামেন্টাস যন্ত্রের দুর্বলতার দিকে পরিচালিত করে এবং সময়ের সাথে সাথে হার্নিয়া হতে পারে। অতএব, ডাক্তাররা দৃঢ়ভাবে শারীরিক ব্যায়াম করার পরামর্শ দেন (ভারী নয়, নিয়মিত)।
অতিরিক্ত ওজন বৃদ্ধি পেতে দেবেন না। যদি আপনার স্থূলতার প্রবণতা থাকে, তাহলে কম ক্যালোরিযুক্ত খাবার খান, উদ্ভিদজাত খাবার বেশি খান এবং মিষ্টি, ময়দার পণ্য, পশুর চর্বি এবং অ্যালকোহল সীমিত করুন। অতিরিক্ত ওজন ছাড়াও, এই ধরনের খাবার হজমশক্তি উন্নত করবে, কোষ্ঠকাঠিন্য দূর করবে, যা হার্নিয়া রোগের বিকাশের জন্য একটি পূর্বনির্ধারক কারণ।
পূর্বাভাস
জটিলতাহীন হার্নিয়াসের জন্য পূর্বাভাসমূলক সিদ্ধান্ত শর্তসাপেক্ষে অনুকূল। যদি সময়মতো অস্ত্রোপচারের চিকিৎসা করা হয়, তাহলে কর্মক্ষমতা সম্পূর্ণরূপে পুনরুদ্ধার করা হয়। অস্ত্রোপচারের পরে হার্নিয়া পুনরাবৃত্তি মাত্র 3-5% রোগে ধরা পড়ে।
শ্বাসরোধের ক্ষেত্রে, ভবিষ্যৎ নির্ভর করে অঙ্গগুলির শ্বাসরোধ করা অংশগুলির অবস্থা, ডাক্তারের যোগ্যতা এবং সময়মত হস্তক্ষেপের উপর। যদি শ্বাসরোধে আক্রান্ত রোগী জরুরি চিকিৎসার জন্য তাড়াহুড়ো না করেন, তবে বেশিরভাগ ক্ষেত্রেই পেটের অঙ্গগুলিতে অপরিবর্তনীয় পরিবর্তন পরিলক্ষিত হয়, যা কেবল রোগীর আরও স্বাস্থ্যের উপরই নয়, তার জীবনকেও প্রভাবিত করতে পারে।
ইনগুইনোস্ক্রোটাল হার্নিয়াকে দ্রুত চিকিৎসা করা হলে একটি ক্ষতিকারক রোগ হিসেবে বিবেচনা করা হয়। যদি আপনি ডাক্তারের সাথে দেখা করতে দেরি করেন, সেইসাথে উন্নত ক্ষেত্রেও, তাহলে এর পরিণতি অত্যন্ত প্রতিকূল হতে পারে।


 [
[